فرق زگیل تناسلی با تبخال تناسلی در چیست؟
فهرست موضوعات
سالم نگه داشتن اندام تناسلی و آگاهی از تفاوتهای بین بیماریهای مقاربتی (STIs) یک مسئله حیاتی برای همه افراد است. دو مورد از شایعترین عفونتهای مقاربتی، زگیل تناسلی (Genital Warts) و تبخال تناسلی (Genital Herpes) هستند. هر دوی این بیماریها بر روی پوست ناحیه تناسلی و اطراف آن ضایعاتی ایجاد میکنند، اما علل، علائم، روند بیماری و روشهای درمان آنها کاملاً متفاوت است. بسیاری از افراد این دو بیماری را با یکدیگر اشتباه میگیرند و عدم تشخیص به موقع تفاوت زگیل و تبخال تناسلی میتواند بر سلامت فردی و شرکای جنسی تأثیر بگذارد.
در این مقاله جامع، ما به شما کمک میکنیم تا به طور کامل فرق زگیل تناسلی با تبخال تناسلی را بشناسید، علل هر یک را درک کنید و با روشهای مؤثر درمان آشنا شوید. اگر با ضایعاتی در ناحیه تناسلی خود مواجه شدهاید و به دنبال پاسخ هستید که آیا زگیل تناسلی یا تبخال تناسلی دارید، این مقاله راهنمای کاملی برای شما خواهد بود.
علت بیماری زگیل تناسلی و تبخال تناسلی چیست؟
اولین و مهمترین فرق زگیل تناسلی با تبخال تناسلی، عامل ایجادکننده آن است. هر کدام توسط یک خانواده کاملاً متفاوت از ویروسها ایجاد میشوند که نحوه عملکرد آنها در بدن را مشخص میکند.
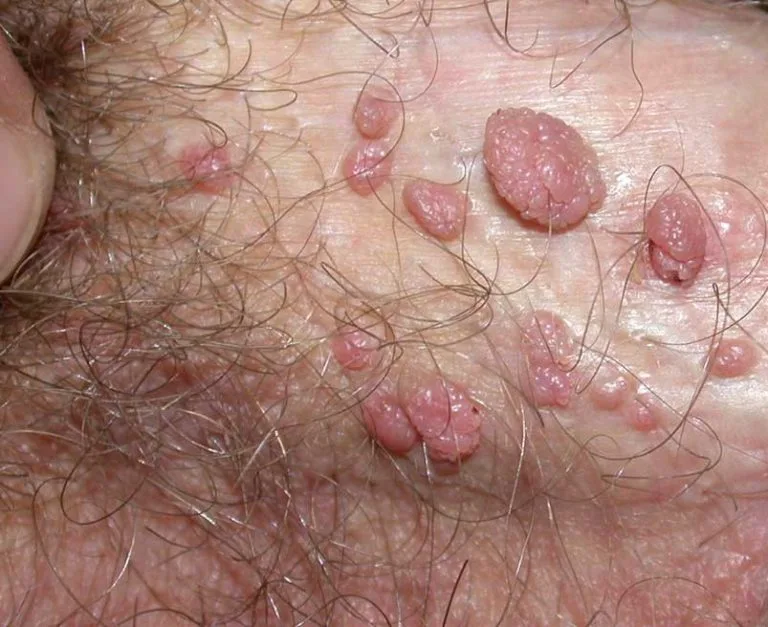
زگیل تناسلی: ناشی از ویروس پاپیلومای انسانی (HPV)
زگیل تناسلی توسط ویروس پاپیلومای انسانی (Human Papillomavirus یا HPV) ایجاد میشود. این ویروس بسیار شایع است و صدها سویه مختلف دارد. تنها سویههای خاصی از HPV، به ویژه سویههای کمخطر (مانند سویههای ۶ و ۱۱)، باعث ایجاد زگیلهای تناسلی میشوند. سویههای پرخطر دیگر HPV (مانند ۱۶ و ۱۸) هستند که میتوانند باعث ایجاد انواع خاصی از سرطان (به ویژه سرطان دهانه رحم، مقعد، آلت تناسلی و گلو) شوند.
نحوه عملکرد: پس از آلودگی، HPV به سلولهای پوست حمله کرده و آنها را تحریک میکند تا به سرعت رشد کنند، در نتیجه ضایعاتی به شکل زگیل یا توده گوشتی ایجاد میشود.
بیماری مزمن: HPV یک عفونت مزمن است و پس از ورود به بدن، معمولاً به طور کامل از بین نمیرود، حتی اگر زگیلها از بین بروند.
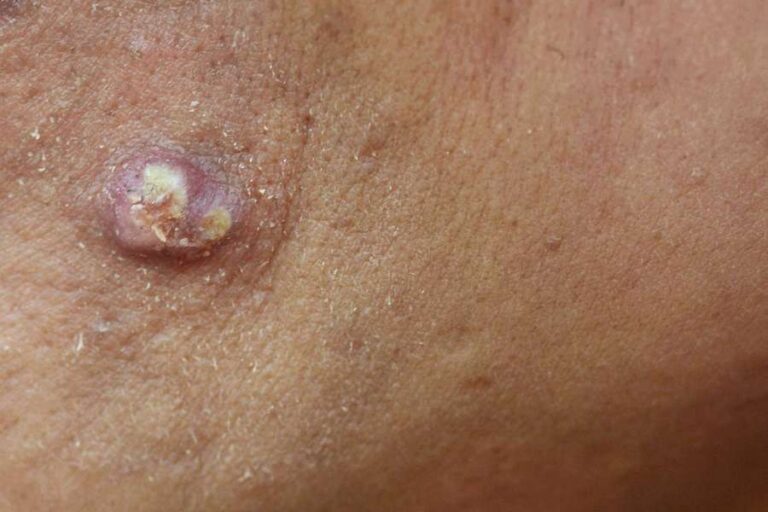
تبخال تناسلی: ناشی از ویروس هرپس سیمپلکس (HSV)
تبخال تناسلی توسط ویروس هرپس سیمپلکس (Herpes Simplex Virus یا HSV) ایجاد میشود. این ویروس نیز دو نوع اصلی دارد: HSV-1 و HSV-2. در گذشته HSV-2 عامل اصلی تبخال تناسلی بود، اما امروزه موارد زیادی از تبخال تناسلی به دلیل آلودگی با HSV-1 (که معمولاً عامل تبخال دهانی است) نیز مشاهده میشود.
نحوه عملکرد: HSV پس از آلودگی اولیه، به طور مستقیم به پایانههای عصبی حمله کرده و در گانگلیونهای حسی (مراکز عصبی) نزدیک نخاع در حالت نهفته (Latent) باقی میماند.
عود مکرر: این ویروس میتواند در دورههای استرس، ضعف سیستم ایمنی، تب یا سایر محرکها، از اعصاب به سطح پوست بازگردد و باعث عود علائم (ظهور مجدد تاولها) شود.
تفاوت علائم ظاهری و ویژگیهای ضایعه
بارزترین فرق زگیل تناسلی با تبخال تناسلی در ظاهر ضایعات پوستی است. اگرچه هر دو در ناحیه تناسلی ظاهر میشوند، اما کاملاً از نظر شکل، بافت، و سیر بیماری متفاوت هستند.
| ویژگی | زگیل تناسلی (HPV) | تبخال تناسلی (HSV) |
| شکل ضایعه | تودههای گوشتی، برجسته، نرم و شبیه به گل کلم، یا ضایعات صاف و مسطح. | تاولهای کوچک، گروهی و پر از مایع شفاف. |
| بافت و سطح | معمولاً سفت، گوشتی، با ظاهری خشن و زبر. | زخمهای باز، مرطوب، دردناک و در نهایت پوسته پوسته شده. |
| احساس (درد/خارش) | معمولاً بدون درد هستند. ممکن است کمی خارش یا سوزش ایجاد کنند. | بسیار دردناک، همراه با سوزش شدید و خارش زیاد. |
| سیر بیماری | هفتهها یا ماهها به آرامی رشد میکنند و ممکن است خود به خود از بین بروند یا ثابت بمانند. | شروع ناگهانی، تبدیل شدن تاولها به زخم در عرض چند روز، سپس بهبود کامل و ناپدید شدن. |
| عود | عود به شکل ضایعات جدید یا رشد ضایعات قبلی. | عود به شکل بروز مجدد تاولها در همان محل یا نزدیک آن، معمولاً با علائم پیشدرآمد (سوزن سوزن شدن). |
| علائم سیستمیک | معمولاً هیچ علائم سیستمیک (مانند تب یا بدندرد) ندارد. | در حمله اولیه (اولین بار): ممکن است همراه با تب، بدندرد، خستگی و تورم غدد لنفاوی باشد. |
اگر ضایعات شما شبیه به تودههای گوشتی ریز یا بزرگتر با سطح ناصاف است که درد ندارد، احتمالاً زگیل تناسلی دارید. اما اگر با تاولهای کوچک آبکی و دردناک مواجه شدهاید که به زخمهای باز تبدیل میشوند، احتمالاً تبخال تناسلی است. به خاطر داشته باشید که تنها یک پزشک متخصص میتواند تشخیص نهایی را انجام دهد.
تفاوت در سیر و پیشآگهی بیماری
یکی دیگر از نکات حیاتی برای درک فرق زگیل تناسلی و تبخال تناسلی، پیشآگهی طولانیمدت و تأثیر آنها بر سلامت عمومی است.
سیر بیماری زگیل تناسلی (HPV) و خطر سرطان
اصلیترین نگرانی در مورد HPV، به ویژه سویههای پرخطر، ارتباط آن با سرطان است. زگیل تناسلی که توسط سویههای کمخطر ایجاد میشود، بهخودیخود یک خطر بزرگ برای سلامتی نیست، اما نیاز به نظارت دارد.
خطر سرطان: سویههای پرخطر HPV عامل اصلی تقریباً تمامی موارد سرطان دهانه رحم و درصد بالایی از سرطانهای مقعد، آلت تناسلی و گلو هستند. این سویهها ممکن است هیچ زگیل قابل مشاهدهای ایجاد نکنند، اما به سلولهای سالم آسیب میزنند.
تشخیص غربالگری: برای زنان، تست پاپ اسمیر و تست HPV برای غربالگری سرطان دهانه رحم بسیار حیاتی است.
واکسیناسیون: واکسن HPV (گارداسیل) بهترین راه برای جلوگیری از ابتلا به سویههای پرخطر و شایعترین سویههای کمخطر ایجادکننده زگیل است.
سیر بیماری تبخال تناسلی (HSV) و ماهیت عودکننده
تبخال تناسلی یک خطر جدی برای زندگی ایجاد نمیکند (مگر در نوزادان یا افراد با سیستم ایمنی بسیار ضعیف)، اما به دلیل ماهیت عودکننده آن، میتواند کیفیت زندگی فرد را به شدت تحت تأثیر قرار دهد.
نهفتگی و عود: ویروس HSV پس از آلودگی اولیه، برای همیشه در سیستم عصبی فرد نهفته میشود. استرس، بیماری، تغییرات هورمونی و حتی قرار گرفتن در معرض آفتاب شدید میتواند باعث فعال شدن مجدد ویروس و ظهور تاولها شود.
علائم پیشدرآمد (Prodromal Symptoms): بسیاری از افراد قبل از ظهور تاولها، احساس سوزنسوزن شدن، خارش یا درد تیرکشنده در محلی که ضایعه قرار است ظاهر شود، دارند. این حالت به عنوان هشدار عود عمل میکند.
انتقال: بیشترین خطر انتقال تبخال تناسلی زمانی است که ضایعات فعال و باز وجود دارند، اما ویروس میتواند در فاز نهفتگی و بدون علائم نیز منتقل شود (انتقال بدون علامت).
روشهای تشخیص و درمان
روشهای تشخیصی و درمانی نیز از دیگر جنبههای اصلی فرق زگیل تناسلی با تبخال تناسلی هستند.
تشخیص زگیل تناسلی (HPV):
معاینه چشمی: پزشک با معاینه فیزیکی میتواند زگیلهای معمولی را تشخیص دهد.
آزمایش سرکه سفید (Acetic Acid Test): برای تشخیص زگیلهای بسیار کوچک و مسطح که با چشم غیرمسلح دیده نمیشوند، ممکن است از محلول اسید استیک استفاده شود که باعث سفید شدن زگیلها میشود.
تست HPV (DNA/RNA): برای تعیین سویههای HPV (پرخطر یا کمخطر)، به ویژه برای غربالگری سرطان دهانه رحم در زنان.
نمونهبرداری (بیوپسی): در موارد مشکوک یا ضایعاتی که به درمان پاسخ نمیدهند.

درمان زگیل تناسلی (HPV):
هدف درمان زگیلها، از بین بردن ضایعات قابل مشاهده است، نه درمان خود ویروس (HPV). گزینههای درمان عبارتند از:
درمانهای موضعی: کرمها و محلولهای تجویزی که با تخریب یا تحریک سیستم ایمنی برای از بین بردن زگیل کار میکنند (مانند پودوفیلوکس، ایمیکیمود).
کرایوتراپی (Cryotherapy): در کرایوتراپی زگیل تناسلی، انجماد زگیلها با استفاده از نیتروژن مایع صورت می گیرد.
الکتروکوتر (Electrocautery): سوزاندن زگیلها با استفاده از جریان الکتریکی.
برداشتن جراحی (Excision): بریدن و برداشتن زگیلهای بزرگتر.
لیزردرمانی: استفاده از پرتو لیزر برای سوزاندن و از بین بردن زگیلها.
تشخیص تبخال تناسلی (HSV):
معاینه چشمی: پزشک میتواند تاولها و زخمهای مشخص را تشخیص دهد.
کشت ویروس (Culture): گرفتن نمونه از مایع داخل تاول برای کشت ویروس در آزمایشگاه (بیشترین دقت را در هنگام فعال بودن ضایعات دارد).
تست PCR (واکنش زنجیرهای پلیمراز): دقیقترین روش برای تشخیص ویروس در زمان فعال بودن ضایعات.
آزمایش خون (آنتیبادی): برای تشخیص اینکه آیا فرد قبلاً به HSV آلوده شده است یا خیر (وجود آنتیبادیهای IgM و IgG را بررسی میکند).
درمان تبخال تناسلی (HSV):
هدف درمان HSV، کاهش شدت و مدت زمان عود و کاهش احتمال انتقال است، زیرا ویروس قابل ریشهکن شدن نیست.
داروهای ضد ویروس: قرصهای خوراکی (مانند آسیکلوویر، والاسیکلوویر، و فامسیکلوویر) سنگبنای درمان هستند.
درمان دورهای (Episodic Therapy): مصرف دارو بلافاصله پس از احساس علائم پیشدرآمد یا ظهور تاولها برای کوتاه کردن مدت بیماری.
درمان سرکوبکننده (Suppressive Therapy): مصرف روزانه دارو برای کاهش تعداد و شدت عودها و به حداقل رساندن انتقال به شریک جنسی.
پیشگیری، بهترین دفاع در برابر عفونتهای مقاربتی
هرچند که راههای درمانی مؤثری برای مدیریت هر دو بیماری وجود دارد، اما پیشگیری همیشه بهترین رویکرد است.
پیشگیری از زگیل تناسلی (HPV):
واکسیناسیون (Vaccination): واکسن HPV (مانند گارداسیل) مؤثرترین ابزار پیشگیری در برابر سرطانهای مرتبط با HPV و ۹۰٪ از زگیلهای تناسلی است. تزریق واکسن برای نوجوانان و جوانان توصیه میشود.
کاندوم: استفاده صحیح از کاندوم میتواند خطر انتقال را به میزان قابل توجهی کاهش دهد، اگرچه HPV میتواند مناطق پوستی اطراف را که با کاندوم پوشانده نمیشود، آلوده کند.
غربالگری منظم: انجام منظم پاپ اسمیر و تست HPV برای زنان جهت تشخیص زودهنگام تغییرات پیشسرطانی.

پیشگیری از تبخال تناسلی (HSV):
کاندوم: استفاده از کاندوم میتواند خطر انتقال را کاهش دهد، اما به دلیل انتقال ویروس از طریق پوستهایی که با کاندوم پوشانده نمیشوند، صد در صد محافظت نمیکند.
اجتناب از تماس در زمان عود: در زمانهایی که فرد مبتلا علائم فعال (تاول یا زخم) دارد، باید به طور کامل از هرگونه تماس جنسی اجتناب شود، زیرا خطر انتقال در این زمان به بالاترین حد میرسد.
درمان سرکوبکننده: استفاده روزانه از داروهای ضد ویروس توسط فرد مبتلا میتواند خطر انتقال ویروس به شریک جنسی را به طور قابل توجهی (تا حدود ۵۰٪) کاهش دهد.
مراجعه به پزشک متخصص
هیچگاه نباید سعی کنید خودتان زگیل تناسلی یا تبخال تناسلی را تشخیص دهید. هرگونه ضایعه پوستی، خارش، سوزش یا درد در ناحیه تناسلی باید توسط یک متخصص اورولوژی یا زنان مورد معاینه قرار گیرد. تشخیص دقیق تنها با آزمایشهای تخصصی امکانپذیر است و درمان به موقع میتواند به طور چشمگیری سلامت شما و شریک جنسیتان را بهبود بخشد. با مراجعه به پزشک، نه تنها فرق زگیل تناسلی با تبخال تناسلی را به درستی متوجه میشوید، بلکه بهترین برنامه درمانی برای مدیریت طولانیمدت بیماری را نیز دریافت خواهید کرد.
جمعبندی:
برای جلوگیری از سردرگمی، کلیدواژههای اصلی ما یعنی فرق زگیل تناسلی با تبخال تناسلی را یک بار دیگر خلاصه میکنیم:
عامل: HPV (زگیل) در مقابل HSV (تبخال).
شکل: توده گوشتی و سفت (زگیل) در مقابل تاولهای کوچک آبکی و دردناک (تبخال).
بافت: خشن و شبیه گل کلم (زگیل) در مقابل زخم باز و مرطوب (تبخال).
سیر: رشد آهسته و خطر سرطان (زگیل) در مقابل عودهای مکرر ویروس نهفته (تبخال).
درمان: حذف ضایعه و واکسیناسیون (زگیل) در مقابل داروهای ضد ویروس برای مدیریت عود (تبخال).
